- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:11.
- Zadnja promjena 2025-01-24 08:55.
Ova bolest je jedan od stadija u razvoju akutnog pijelonefritisa. S apostematoznim pijelonefritisom nastaju upalni procesi u kojima se formiraju višestruki gnojni mali apscesi (apostemi). Glavno mjesto njihove lokalizacije je korteks bubrega.

Primarni oblik
Najčešće se apostematozni pijelonefritis počinje razvijati opstrukcijom mokraćovoda, rjeđe s neometanim odljevom mokraće.
U bubregu male pustule nastaju na sljedeći način: mikroorganizmi se naseljavaju u kapilarnim petljama glomerula, u terminalnim žilama bubrega i u peritubularnim kapilarama. U tom slučaju nastaju bakterijski krvni ugrušci, koji tada služe kao izvor pustula. Nalaze se na površini bubrežnog korteksa, kao i ispod fibrozne kapsule u velikim količinama. Pri pregledu su jasno vidljivi. Apostemi su žućkaste boje, veličine do 2 mm, mogu se rasporediti u grupe ili pojedinačno.
S apostematoznim pijelonefritisom, bubreg se povećava u veličini, ima boju trešnje. Perirenalno tkivo ima edem, dolazi do zadebljanja fibrozne kapsule. Pustule su vidljive na dijelu bubrega, možete ih pronaći i u meduli.

Apostematozni pijelonefritis, karbunkul i apsces bubrega
Drugi oblik bolesti je karbunkul bubrega. Postoji gnojna nekrotična lezija organa, apsces bubrega. U korteksu nastaju žarišta nekroze. Karbunkul se može pojaviti kod hematogenog puta infekcije. U takvim slučajevima, uzroci apostematoznog pijelonefritisa su pustularne bolesti, karbunkul, furunkuloza, mastitis, panaritium. Mehanizam nastanka karbunula je sljedeći:
- Bakterijski tromb ulazi u bubrežnu arteriju iz udaljenog žarišta gnoja, pa se karbunkul pojavljuje u jednom od područja opskrbe krvlju arterijske grane ili u manjim arterijskim granama.
- Karbunkul se može razviti kada je velika intrarenalna žila stisnuta upalnim infiltratom ili zbog kontakta s upalnim žarištem u stijenci žile.
Najčešći mikroorganizmi koji uzrokuju razvoj karbunula su Staphylococcus aureus, Staphylococcus aureus, Proteus i Escherichia coli.
Na dijelu bubrega karbunkul je vidljiv kao zaobljena izbočina iz nekrotičnog tkiva, prodiru ga spojene male pustule, klinasto se protežu duboko u parenhim.
Akutni apostematozni pijelonefritis najčešće kombinira karbunkul bubrega i apostematozni pijelonefritis. Nema značajne razlike u kliničkim manifestacijamapromatrano.

Klinička slika apostematoznog pijelonefritisa
Simptomi apostematoznog pijelonefritisa i karbunkula ovise o tome koliko je poremećen odljev mokraće iz bubrega.
Najčešće se primarni oblik pijelonefritisa javlja iznenada, obično nakon interkurentne infekcije. Pojavljuje se zimica, visoka temperatura (do 40 stupnjeva), izlijevanje znoja. Prevladava užurbana priroda groznice (povećanje temperature zamjenjuje se padom). Sjajna zimica može trajati i do sat vremena, češće se javlja na vrhuncu porasta temperature. Nakon hladnoće, sa smanjenjem temperature, počinje obilno znojenje. Ovi simptomi mogu biti blagi tijekom prva tri dana.
Dalje, bol u donjem dijelu leđa počinje se pojačavati. Pri palpaciji bubrezi su jasno bolni, moguće povećani. Promjene u mokraći javljaju se peti dan, pojavljuju se bakteriurija, proteinurija, leukociturija.
Krvnu sliku karakterizira leukocitoza, granularnost leukocita, povećan ESR, anemija.
Progresivnim procesom može se razviti sepsa, koja ima metastatska žarišta gnojne upale u jetri, plućima i mozgu.

Klinika za karbunkul bubrega
Ako nije poremećen odljev mokraće u bubregu gdje se razvija karbunkul, klinička slika je slična akutnom infektivnom procesu. Temperatura raste do 40 stupnjeva, karakteristična je zapanjujuća hladnoća i jak znoj. Slabost se povećava, disanje se ubrzava, mučnina i povraćanje, javlja se tahikardija.
U prvomdana često nema bolova u donjem dijelu leđa, bakteriurija, leukociturija, disurični poremećaji se ne opažaju. Dijagnoza je teška. Bolesnici se mogu liječiti na terapijskim, infektivnim, kirurškim odjelima. Liječnik može pogrešno dijagnosticirati upalu pluća, akutni kolecistitis, trbušni tifus i slično. Samo nekoliko dana kasnije, kada se počnu javljati lokalni simptomi (bol u donjem dijelu leđa, simptom Pasternatskyja, bol pri palpaciji), liječnik se fokusira na bubrege.

Apostematozni pijelonefritis, dijagnoza
Dijagnoza bolesti temelji se na sljedećim pokazateljima:
- febrilno razdoblje traje više od tri dana;
- povećan bolni bubreg pri palpaciji;
- laboratorijski testovi: bakteriurija, leukociturija, u krvi - pomak ulijevo od formule leukocita, leukocitoza, C-reaktivni protein, povećanje ESR;
- urogram izlučivanja - smanjenje funkcije bubrega, povećanje na zahvaćenoj strani;
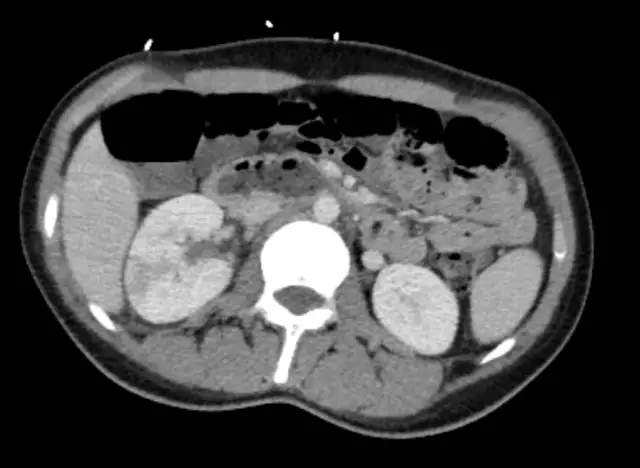
- Ultrazvuk - ograničenje pokretljivosti, povećanje veličine organa, zadebljanje parenhima za više od 2 cm, njegova heterogena gustoća; tekućina u perinefričnom prostoru, zdjelični sustav se širi uz opstrukciju mokraćovoda;
- MSCT, MRI, CT - povećanje veličine bubrega, zadebljanje parenhima, njegova heterogenost, manifestacija žarišta gnojnog razaranja;
- dinamička i statična nefroscintigrafija - povećanje veličine bubrega, neravnomjerno nakupljanje izotopa u parenhima.
Gnojno uništavanje tkivajasnije detektiran s karbunkulom. Na ultrazvuku u parenhima jasno su vidljiva žarišta povećane gustoće, kao i njihova mješovita struktura. Ova slika je jasno vidljiva na MRI, CT. spiralni CT s kontrastom omogućuje uočavanje abnormalnosti kada kontrast uđe u žarišta nekroze.
Poteškoće s evaluacijom
Poteškoće u procjeni stanja bolesnika mogu nastati ako je prije prijema na urologiju pacijent bio podvrgnut antibakterijskoj terapiji suvremenim antibioticima u trajanju od jednog do dva tjedna. Takav tretman može izgladiti manifestacije apostematoznog pijelonefritisa, ali neće biti kardinalnog poboljšanja stanja. Tjelesna temperatura pada, sindrom boli se smanjuje, rijetko se javlja zimica, njihov karakter je manje izražen i dugotrajan. Broj leukocita u krvi se smanjuje, ali je i dalje očuvan pomak ulijevo od leukocitne formule, kao i anemija i povećan ESR. Drugim riječima, bolest se manifestira kao troma sepsa. Ovo "poboljšanje" je uzrok lošeg upravljanja. Kako bi se spriječio razvoj teške sepse, ako postoji žarište destrukcije u bubregu, pacijent mora biti operiran.

Diferencijalna dijagnoza
Kada se otkrije apostematozni pijelonefritis, potrebno je razlikovati ovu bolest od ostalih zaraznih. Uz akutni pankreatitis i kolecistitis, subfrenični apsces, akutni apendicitis, akutni kolangitis, akutni adneksitis i akutni pleuritis.
Bubrežni zavoj se razlikuje od jednostavne gnojne bubrežne ciste s tumoromparenhima, s akutnim bolestima trbušne šupljine.
Što razlikuje apestomatozni pijelonefritis i bubrežni karbunkul?
- Leukociturija. Bakteriurija.
- Boli u donjem dijelu.
- Oštećena funkcija bubrega.
- Zadebljanje parenhima. Promjene u njegovoj gustoći.
- Bolna palpacija s povećanjem bubrega.
- Proširenje pelvicalicealnog sustava.
US, MRI, CT podaci omogućuju nam da razlikujemo apostematozni pijelonefritis od raznih akutnih bolesti peritoneuma.
Liječenje
Liječenje apostematoznog pijelonefritisa i karbunkula provodi se isključivo kirurškim putem. Najčešće se operacija izvodi u hitnim slučajevima. Preliminarna kratkoročna predoperativna priprema uz sudjelovanje anesteziologa-reanimatora traje ne više od dva sata. Priprema uključuje:
- Kateterizacija zdjelice, intravenska primjena antibiotika.
- Transfuzija glukoze i elektrolita.
- Stabilizacija krvnog tlaka.
- Prema indikacijama - kardiotonik.
Glavni cilj operacije je spriječiti sepsu. Spašavanje života.
Sporedni cilj je spasiti bubreg.
Za ublažavanje boli koristi se endotrahealna anestezija.
Tijekom operacije uzima se sadržaj apscesa i zdjelice za izradu kulture za određivanje mikroflore radi daljnjeg određivanja osjetljivosti na antibiotike. Rezultati će potvrditi gnojni pijelonefritis, kao i odrediti daljnju taktiku liječenja.

Postooperativnorazdoblje
Nakon operacije, pacijent se liječi uzimajući u obzir inhibiciju bubrežne funkcije i intoksikaciju. Pacijentu je dodijeljeno:
- 10% otopina glukoze - 500 ml, s 10 jedinica inzulina IV;
- otopina 9% natrijevog klorida - 1000 ml;
- Hemodez - 400 ml;
- kokarboksilaza - do 200 mg;
- vitamin B6 - do 2 ml;
- vitamin C - do 500 mg;
- Korglicon otopina 0,06% do 1,0 ml;
- otopina manitola 15% do 50 ml;
- Lasix do 60 mg;
- svježe smrznuta (nativna) plazma - 250 ml;
- Clexane ili Fragmin, uzimajući u obzir parametre koagulacije;
- masa eritrocita za anemiju (Hb manji od 70).
Za gnojnu intoksikaciju koristi se ekstrakorporalna detoksikacija (plazmafereza, hemosorpcija, plazmasorpcija).
Potrebna je antibakterijska terapija s dva antibiotika širokog spektra.
Prilikom procjene stanja parenhima koriste se najsuvremenije metode (MRI, CT, ultrazvuk). To omogućuje ispravnu procjenu situacije i odabir najprikladnijeg volumena operacije.